Einrichtungsübergreifende Elektronische Patientenakten (eEPA) sollten von Beginn an als umfassende Behandlungsmanagement-Plattformen gedacht werden, welche dem Patienten und seinem gesamten Behandlungs-Team eine bestmögliche Steuerung der Gesundheitsversorgung erlauben. Weit über ein „Patientenfach“ hinausgehen sollten daher auch eEPA-Anwendungen für Patienten. Sie müssen so konzipiert und entwickelt werden, dass Patienten basierend auf ihren individuellen Bedürfnissen aktiv in Behandlungsprozesse eingebunden werden können. Wir haben exemplarisch den Prototyp einer solchen eEPA-Anwendung für Patienten entwickelt und stellen ihn hier vor. Er soll Systemakteuren ein erstrebenswertes Zukunftsszenario aufzeigen und sie zur Schaffung der notwendigen Rahmenbedingungen motivieren.
Warum die konzeptionelle Grundidee der einrichtungsübergreifenden Elektronischen Patientenakte als umfassende Behandlungsmanagement-Plattform sinnvoll ist, haben wir bereits in einem früheren Beitrag dargelegt. Wir halten es wichtig, dieses Zielbild mit einer gemeinsamen und konkreten Vorstellung zu unterlegen. Daher haben wir uns für die Entwicklung eines Prototypen entschieden: So wie hier dargestellt könnte eine für Patienten entwickelte eEPA-Anwendung künftig aussehen. Wir stellen Sie im Detail vor:
Funktionsumfang: Plattform für digitale Prozessinnovationen
Versucht man, ein eEPA-Anwendung für die Nutzung durch Patienten zu optimieren, gelangen schnell drei wesentliche Aspekte in den Vordergrund: Dem Patienten müssen alle Informationen und Aktionen rund um
- seine Erkrankung,
- seine Medikamente sowie
- sein Behandlungs-Team – also Ärzte, Apotheker, Physiotherapeuten, Angehörige, etc. –
schnell zur Verfügung stehen.
Darüber hinaus ist die Anwendung im Prinzip grenzenlos erweiterbar. In unserem Beispiel hat der Patient die Möglichkeit, eigene Daten wie Schmerzempfinden, die aktuelle Stimmungslage, Blutdruck- oder Blutzuckerwerte zu erfassen. Für objektiv quantifizierbare Werte ist natürlich denkbar, dass diese über Schnittstellen zu Medizingeräten – zum Beispiel zu einer vielleicht in Zukunft verfügbaren Blutzucker messenden Kontaktlinse – direkt in die eEPA eingespielt werden und nicht händisch erfasst werden müssen.
Verschiedene serviceorientierte Module geben dem Patienten die Möglichkeit, alle gesundheitsbezogenen Anliegen in seiner eEPA-Anwendung zu verwalten – so wird die Akte zum „Hub“ für digitale Prozessinnovationen im Gesundheitswesen; oder anders: eine Art „digitales Sprechzimmer“. Dazu können der Nachrichtenaustausch mit seinem Behandlungs-Team gehören, die Anfrage und Verwaltung von (Arzt-)Terminen, oder auch die integrierte Suche nach geeigneten Arztpraxen, Krankenhäusern oder der nächstgelegenen Apotheke.

Erkrankungen sind Leitstruktur der Anwendung
Um die Bedienung der Anwendung realitätsnah zu gestalten, werden die Erkrankungen des Patienten als inhaltliche Leitstruktur verwendet. Der Anwender wählt zunächst in einer Zeitleiste eine seiner Erkrankungen aus, um dann im nächsten Schritt entsprechende Informationen abzurufen oder Aktionen durchzuführen.
In der dargestellten Animation ruft der Patient ein Röntgenbild seines Kniegelenks auf, welches im Rahmen seines letzten Arztbesuchs angefertigt wurde. Dort hat der behandelnde Orthopäde für seinen Patienten krankheitsrelevante Stellen markiert und mit leicht verständlichen Informationen hinterlegt.
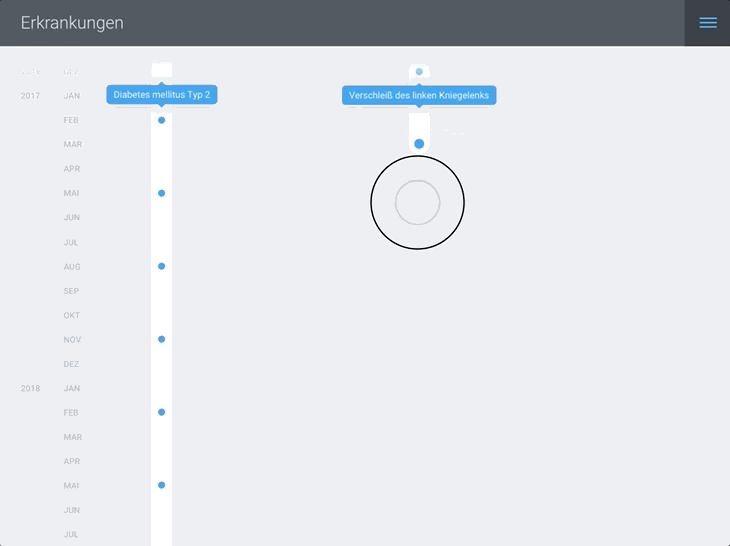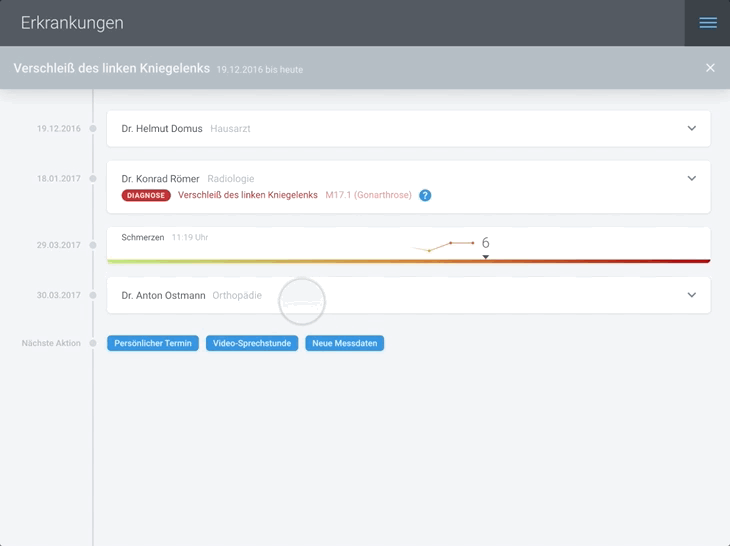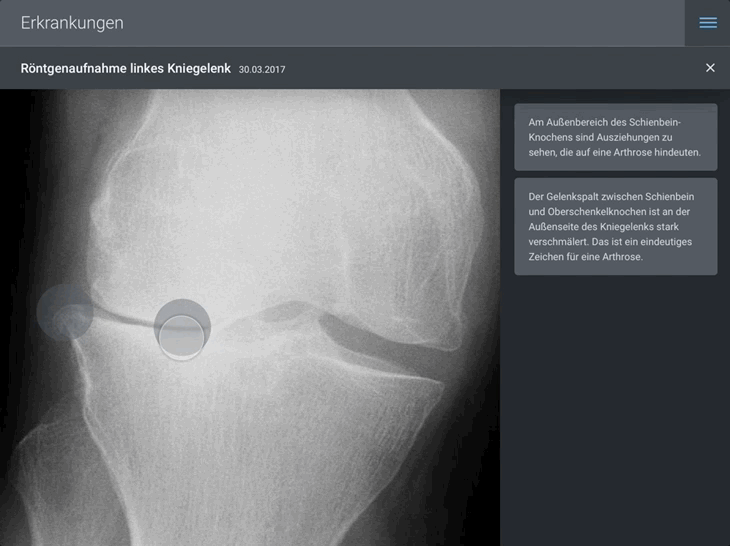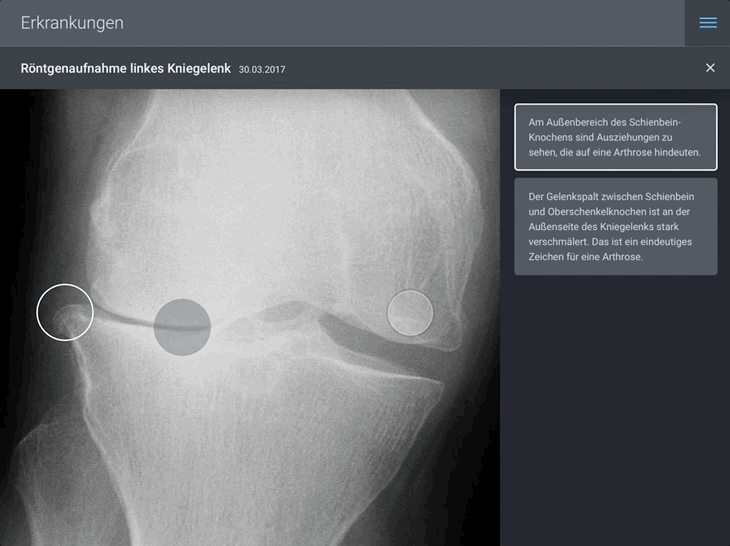
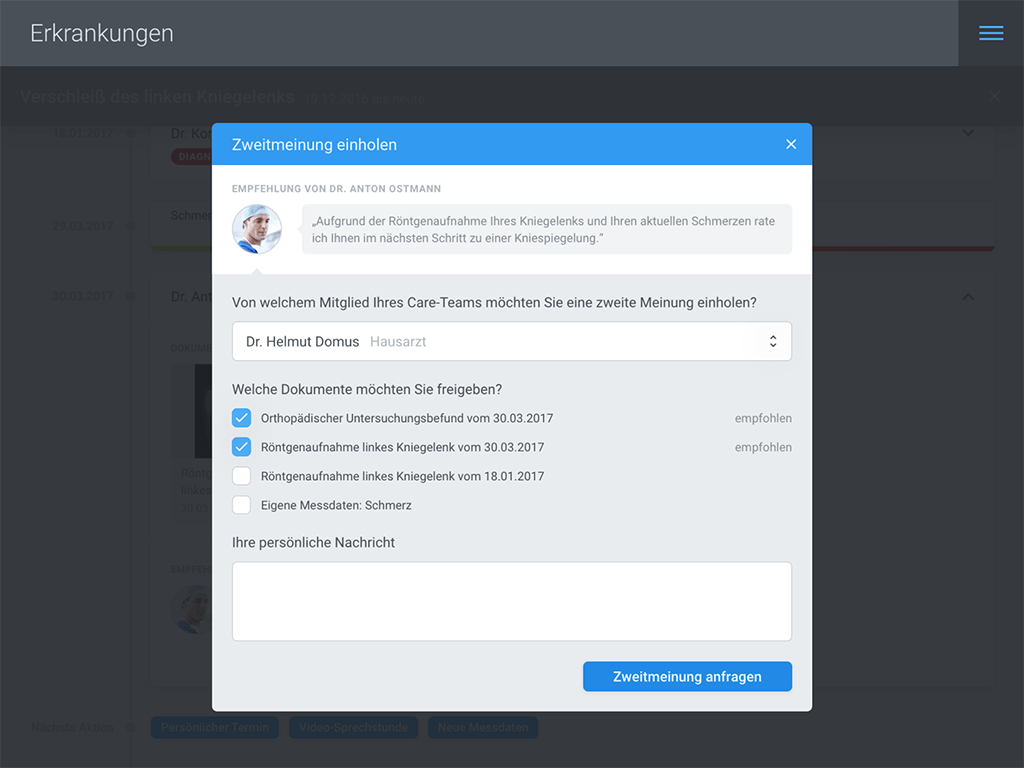
Im Kontext seiner Erkrankung (im Beispiel: Verschleiß des linken Kniegelenks) kann der Patient direkt an dieser Stelle sinnvolle nächste Schritte bestimmen. In unserem Beispiel empfiehlt der behandelnde Orthopäde die Durchführung einer Kniespiegelung. Die folgende Abbildung zeigt, wie der Patient hier in nur wenigen Schritten eine Zweitmeinung einholen kann und dem Zweitmeinungs-Arzt gleichzeitig die für die Begutachtung notwendigen Dokumente seiner eEPA freigibt.
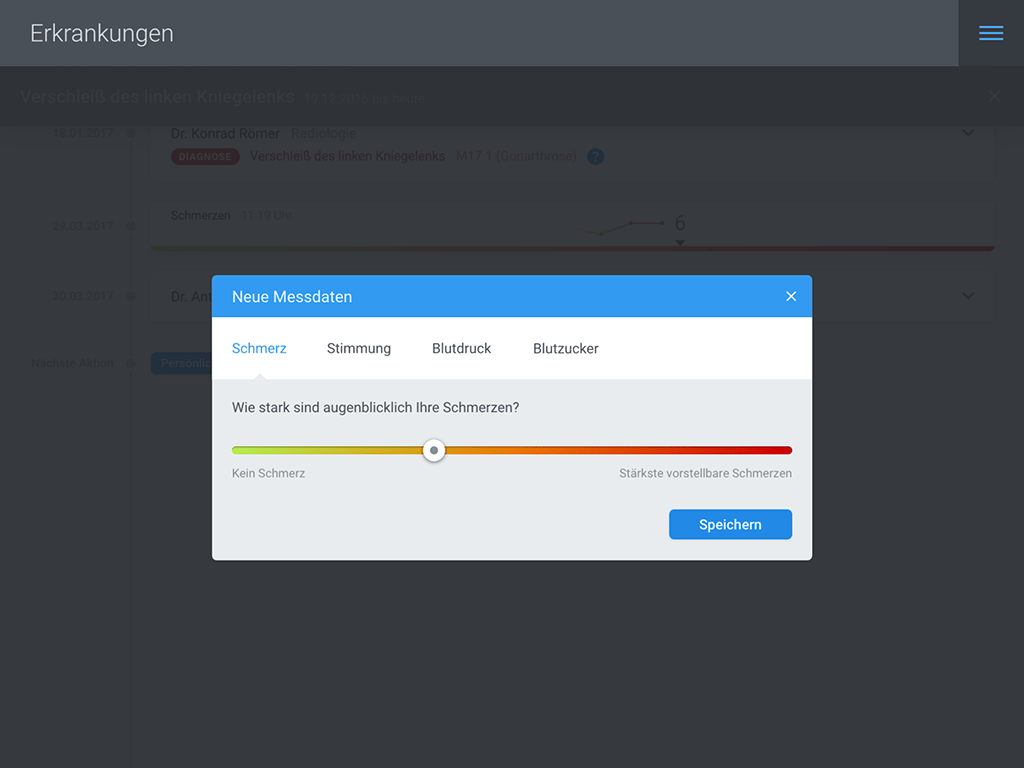
Auch die Erfassung eigener Messdaten erfolgt direkt in Zusammenhang mit einer Erkrankung. So kann für die Behandlung der hier beispielhaft gezeigten Kniegelenksarthrose die Aufzeichnung des Schmerzverlaufs sinnvoll sein: Die eEPA-Anwendung stellt die entsprechende Schmerzskala zur Verfügung.
In Zusammenhang mit der Messwert-Erfassung wird auch deutlich, wie eEPA-Anwendungen den angesprochenen Hub-Charakter erhalten: Beispielsweise könnten Drittanbieter-Anwendungen oder -Geräte vom Patienten autorisiert werden, sodass deren Daten automatisiert in die eEPA einfließen. Der Patient würde die Autorisierung direkt in der Anwendung steuern.
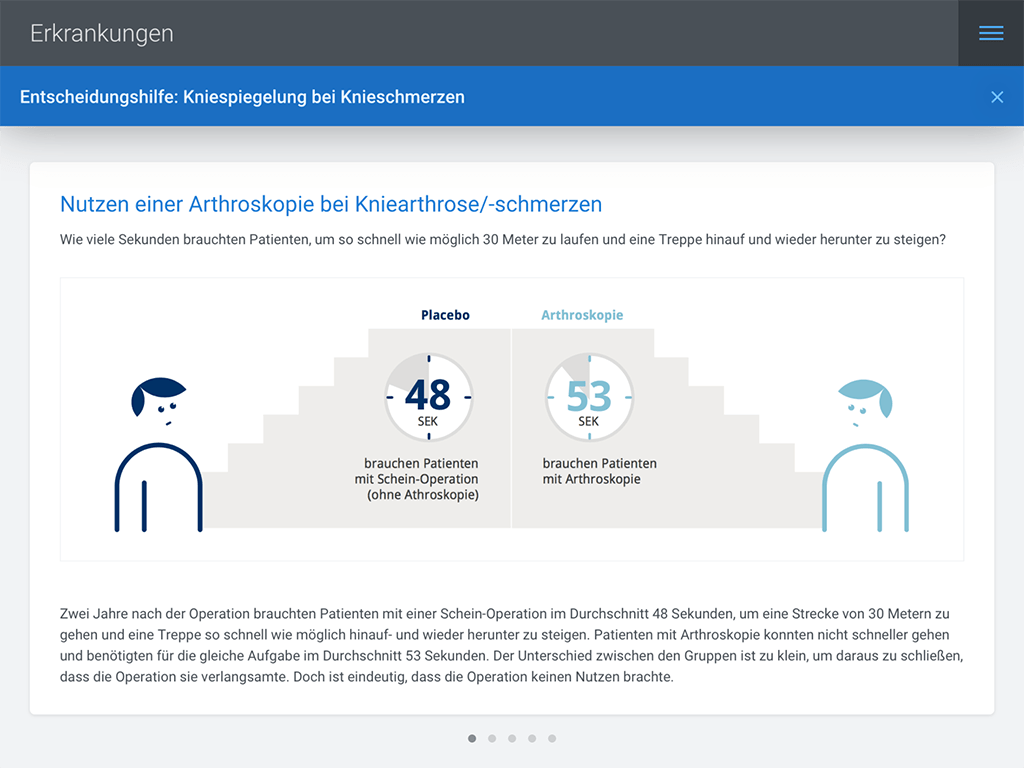
Eine weitere kontextsensitive Einbindung hat enormes Wirkpotenzial: die passgenaue Platzierung leicht verständlicher und vertrauenswürdiger Gesundheitsinformationen. In unserem Beispiel hatte der Patient bereits eine Zweitmeinung angefragt, um sich für oder gegen eine Kniespiegelung zu entscheiden. Nun kann er ergänzend eine Entscheidungshilfe aufrufen und sich über den potenziellen Nutzen eines solchen Eingriffs informieren.
Denkt man dieses Szenario weiter, könnte die Gesundheitsinformation oder Entscheidungshilfe sogar auf den Patienten zugeschnitten sein – indem zum Beispiel dessen Alter, Geschlecht oder Vorerkrankungen berücksichtigt werden.
Werkzeug für mehr Patientensouveränität
Mit eEPA-Anwendungen, die Patienten weit über ein „Patientenfach“ hinausgehend vollen Zugriff auf ihre Daten ermöglichen, erlangen diese auch die notwendige Souveränität zum Umgang mit ihrer Gesundheit. Eine zentrale Frage in diesem Kontext ist: Wer darf zu welchem Zeitpunkt auf welche Daten zugreifen? Eine mögliche Lösung, wie diese komplexe Frage beantwortet werden kann, geben wir in einem Ideenpapier zum Zugriffsmanagement in Elektronischen Patientenakten.
Die Idee in Kürze: Patienten beantworten in ihrer eEPA-Anwendung einen leicht verständlichen Fragebogen zu ihren Bedürfnissen. Die Anwendung generiert aus diesem sogenannten Policy-Editor eine individuelle Zugriffs-Policy, die dann automatisiert bei jeder externen Zugriffs-Anfrage basierend auf zahlreichen Attributen entscheidet, ob der Zugriff gewährt oder abgelehnt wird.
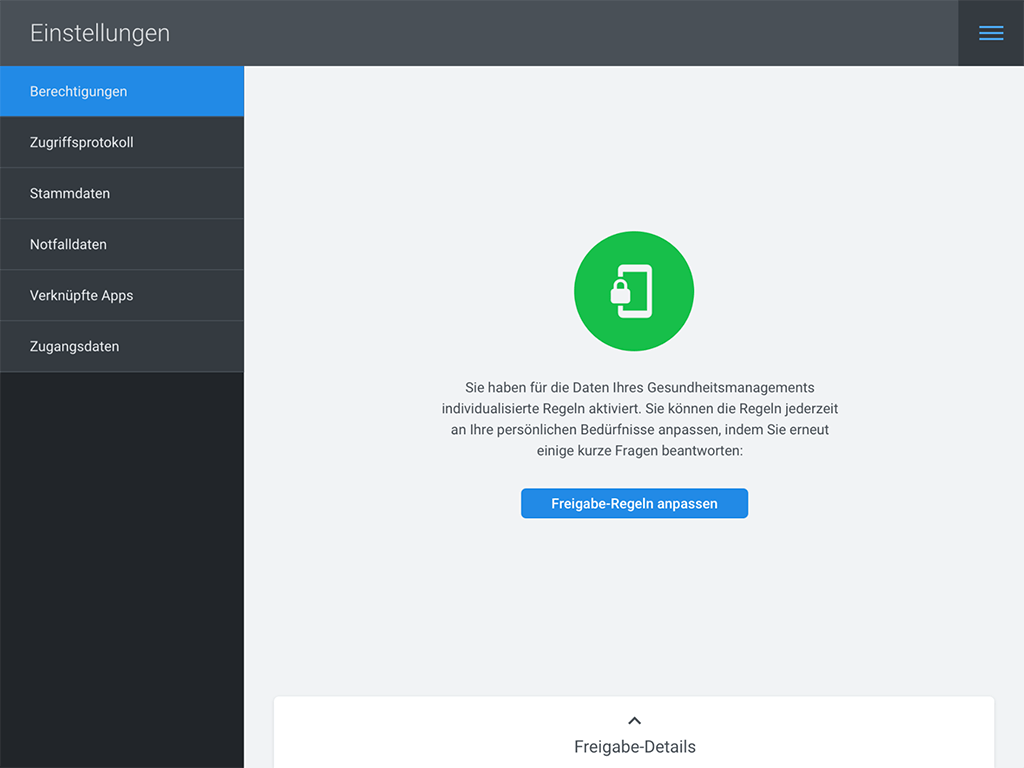
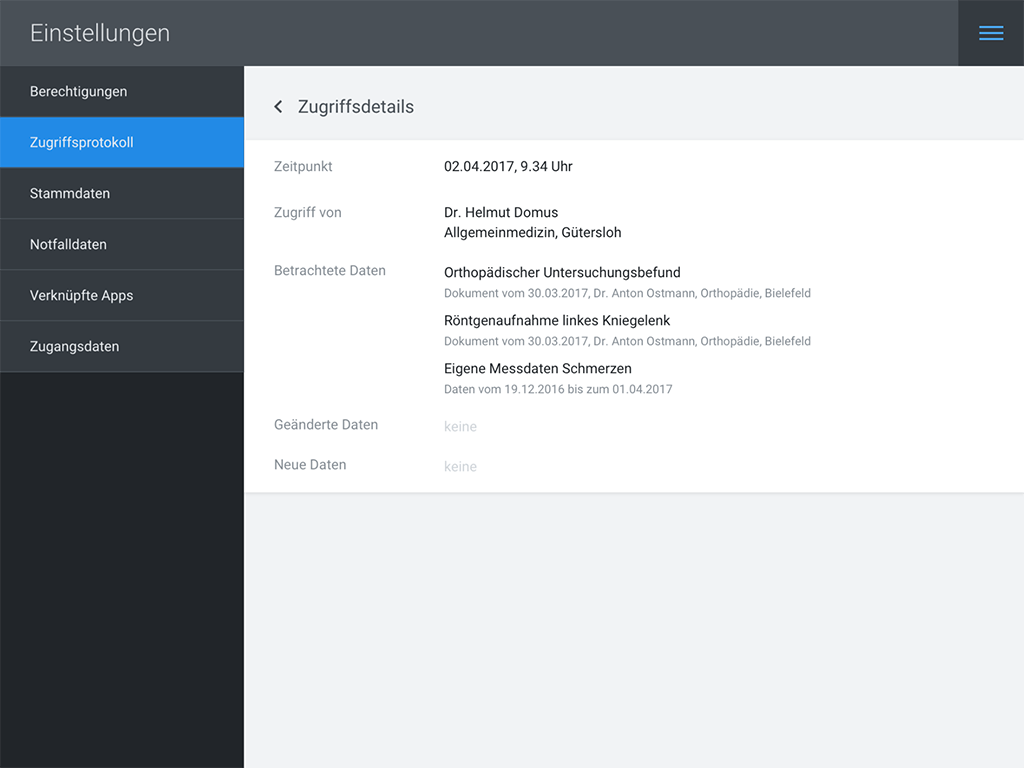
Die eEPA-Anwendung schafft außerdem Transparenz: Über ein Zugriffsprotokoll kann der Patient in unserem Prototyp sehen, welches Mitglied seines Behandlungs-Teams auf Daten der eEPA zugegriffen oder diese verändert hat.
Fazit: Ein weiter Weg, den es sich zu gehen lohnt
Der Artikel vermittelt im Ansatz, was eine eEPA-Anwendung in Form einer Behandlungsmanagement-Plattform leisten kann. Der vorgestellte Prototyp soll verdeutlichen, welchen enormen Mehrwert eine solche Anwendung für Patienten haben kann – und warum es für die zuständigen Akteure aus unserer Sicht notwendig ist, Elektronische Patientenakten bereits heute in dieser Form zu denken.
Dieser Artikel ist Teil einer Reihe von Beiträgen rund um das Thema Elektronische Patientenakten. Dabei werden wir in unregelmäßigen Abständen einzelne in der Expertise von Peter Haas analysierte Aspekte aufgreifen und auch andere Akteure zu Wort kommen lassen.
Weiterführende Links:
Abonnieren Sie jetzt unseren Newsletter, um zukünftig per E-Mail über neue Blog-Beiträge informiert zu werden.

