In unserer Studie #SmartHealthSystems analysieren wir 17 Länder zum Stand der Digitalisierung im Gesundheitswesen. Fünf Länder davon haben wir bereist – und nehmen diese genauer unter die Lupe. Wir fragen nach politischen, kulturellen und wirtschaftlichen Erfolgsfaktoren sowie Hindernissen für eine erfolgreiche Digitalisierungsstrategie. Die vollständigen Ergebnisse der internationalen Vergleichsstudie stellen wir im November 2018 vor. Bis dahin veröffentlichen wir nach und nach interessante Erkenntnisse aus den untersuchten Ländern hier bei uns im Blog. Was wir aus der Schweiz gelernt haben: Obwohl das Land ein föderal stark fragmentiertes Gesundheitssystem hat, ist die Umsetzung eines dezentral organisierten nationalen elektronischen Patientendossiers möglich. Wenn die Hürden auf dem Weg überwunden werden.
„Patienten als Freiwild für Hacker?“ So lautete die Schlagzeile eines Artikels in der „Neuen Züricher Zeitung“ (NZZ) aus dem Jahr 2015. Darin kam die Piratenpartei zu Wort. Sie wies auf gefährliche Sicherheitslücken hin, die ausgerechnet eine besonders sensible Spezies personenbezogener Daten betraf: Informationen zur Gesundheit von Patienten. Stein des Anstoßes war die Einführung von Elektronischen Patientendossiers (EPD) in der Schweiz. Die beiden Kantone Wallis und Genf hatten pilotmäßig als erstes mit dem Einsatz der EPDs begonnen. Doch die Piratenpartei bemängelte eine unzureichende Sicherung der EPD-Systeme gegenüber potenziellen Hackerangriffen. Bemerkenswert ist, dass die Schweiz trotz solcher Widerstände sich nicht davon abbringen ließ, jenes Vorhaben umzusetzen, was seit 2007 als Handlungsfeld in der nationalen E-Health-Strategie [PDF] des Landes festgeschrieben ist: die landesweite Einführung von EPDs.
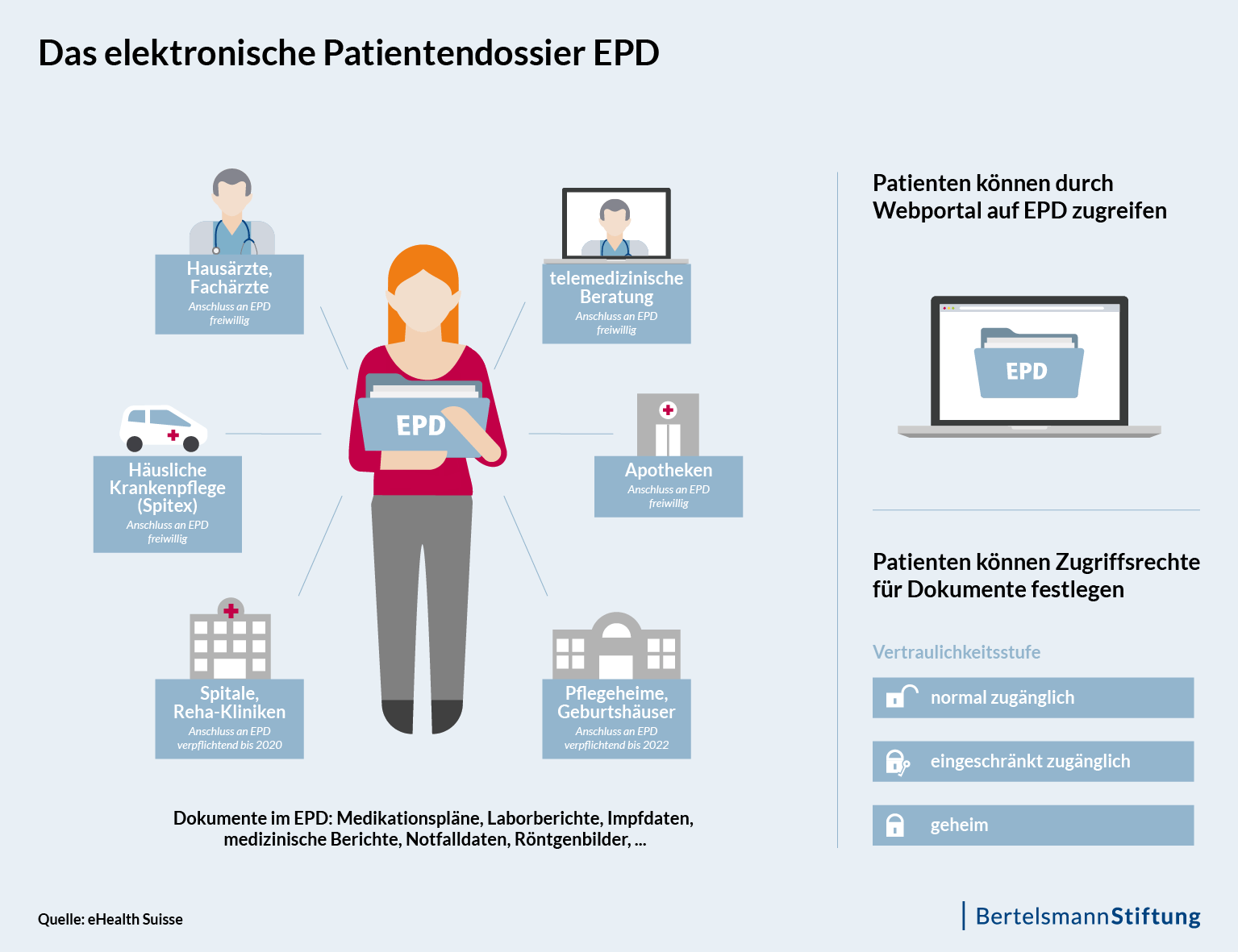
Gut drei Jahre nachdem Wallis und Genf mit ihren Pilot-EPD-Systemen starteten, kommt die Schweiz einem flächendeckenden Angebot der digitalen Speicherung sowie des einrichtungsübergreifenden Austauschs von gesundheitsrelevanten Patientendaten tatsächlich immer näher – und zwar per Gesetz: Sämtliche Krankenhäuser sind bis Mitte April 2020 verpflichtet, auf EPDs umzustellen, Pflegeheime bis Mitte April 2022.
Das heißt, medizinisches Fachpersonal muss technisch in der Lage sein, behandlungsrelevante Dokumente wie etwa Röntgenaufnahmen in ein solches Dossier einzulesen. Und jeder Bürger muss die Möglichkeit haben, sicher auf sämtliche behandlungsrelevante Dokumente und Informationen in seinem Patientendossier zugreifen zu können. Verankert ist diese Umsetzungsvorschrift als Verordnung im Schweizer Bundesgesetz zum elektronischen Patientendossier, kurz EPDG, das seit April 2017 in Kraft ist. Beachtenswert ist, dass trotz der sehr begrenzten Befugnis des Bundes im Gesundheitsbereich ein solches „E-Health-Gesetz“ auf den Weg gebracht wurde.
Prinzip der doppelten Freiwilligkeit: keine Pflicht für Patienten und (niedergelassene) Ärzte
Für die Patienten ist die Nutzung des EPD freiwillig. Dabei entscheidet der Patient, ob er ein EPD eröffnen – und somit auch besitzen – will oder nicht. Er legt zudem fest, wer außer ihm die Dokumente einsehen kann. Auch freipraktizierende Ärzte bzw. der ambulante Bereich sind nicht dazu verpflichtet, sich an das EPD anzuschließen. Der Grund dafür: Der Berufsverband der Schweizer Ärzteschaft (FMH) hatte mit einem Referendum gegen das Gesetz gedroht. Anfang 2017 betitelte die „Neue Züricher Zeitung“ in einem Kommentar die Einführung des EPD noch als „Zangengeburt“ und gab zu bedenken: Nur wenn das EPD auch von Patienten und niedergelassenen Ärzten angenommen wird, könne es eine Erfolgsgeschichte und das Versprechen von der besseren Medizin wahr werden. Gleichwohl war es letztlich genau dieser politische Kunstgriff der „doppelten Freiwilligkeit“, mit dessen Hilfe es gelang, die Akteure im Schweizer Gesundheitswesen überhaupt in Richtung einer nationalen Patientenakte zu lenken.
Der Schweizer Nationalrat versteht unter einer „besseren Medizin“ unter anderem eine Qualitätsverbesserung der Behandlung, eine Erhöhung der Patientensicherheit sowie eine Steigerung der Kosteneffizienz. Doch bis solche Effekte tatsächlich landesweit eintreten, müssen noch einige Hürden überwunden werden. Der Plan des Bundesamts für Gesundheit (BAG) sah ursprünglich vor, dass die ersten Patienten ab Mitte dieses Jahres ein EPD eröffnen können. Nach den ersten Tests der EPD-Systeme im September 2017 aber musste das BAG einräumen, dass der Aufwand für die Kantone doch größer ist als gedacht.
Ein Grund dafür ist, dass die Schweiz entsprechend ihres Gesundheitswesens den föderalen Weg geht. Das heißt, die Umsetzung des EPD erfolgt auf kantonaler Ebene mittels einzelner autonomer Projekte – und zwar über sogenannte EPD-Gemeinschaften und Stammgemeinschaften. Eine Gemeinschaft vereint regional Gesundheitsfachpersonen und deren Institutionen und ermöglicht dem Patienten die Eröffnung eines persönlichen EPDs, das er über ein Portal einsehen kann. Stammgemeinschaften bieten den Patienten zusätzlich die Möglichkeit zur Verwaltung ihres EPDs an. Etwa die Verteilung von Zugriffsrechten oder das Hinzufügen persönlicher Daten wie Brillenrezept oder Patientenverfügung.
Diese technisch-organisatorischen Verbundstrukturen können entweder in einzelnen Kantonen entstehen oder übergreifend in mehreren Kantonen. In der Westschweiz beispielsweise haben sich fünf Kantone zu einer geplanten Stammgemeinschaft namens Cara zusammengeschlossen. Ein Austausch der Daten zwischen verschiedenen Gemeinschaften über Kantongrenzen hinweg ist aber wiederum erst dann möglich, wenn der Bund einer Zertifizierung der Gemeinschaft zugestimmt hat.
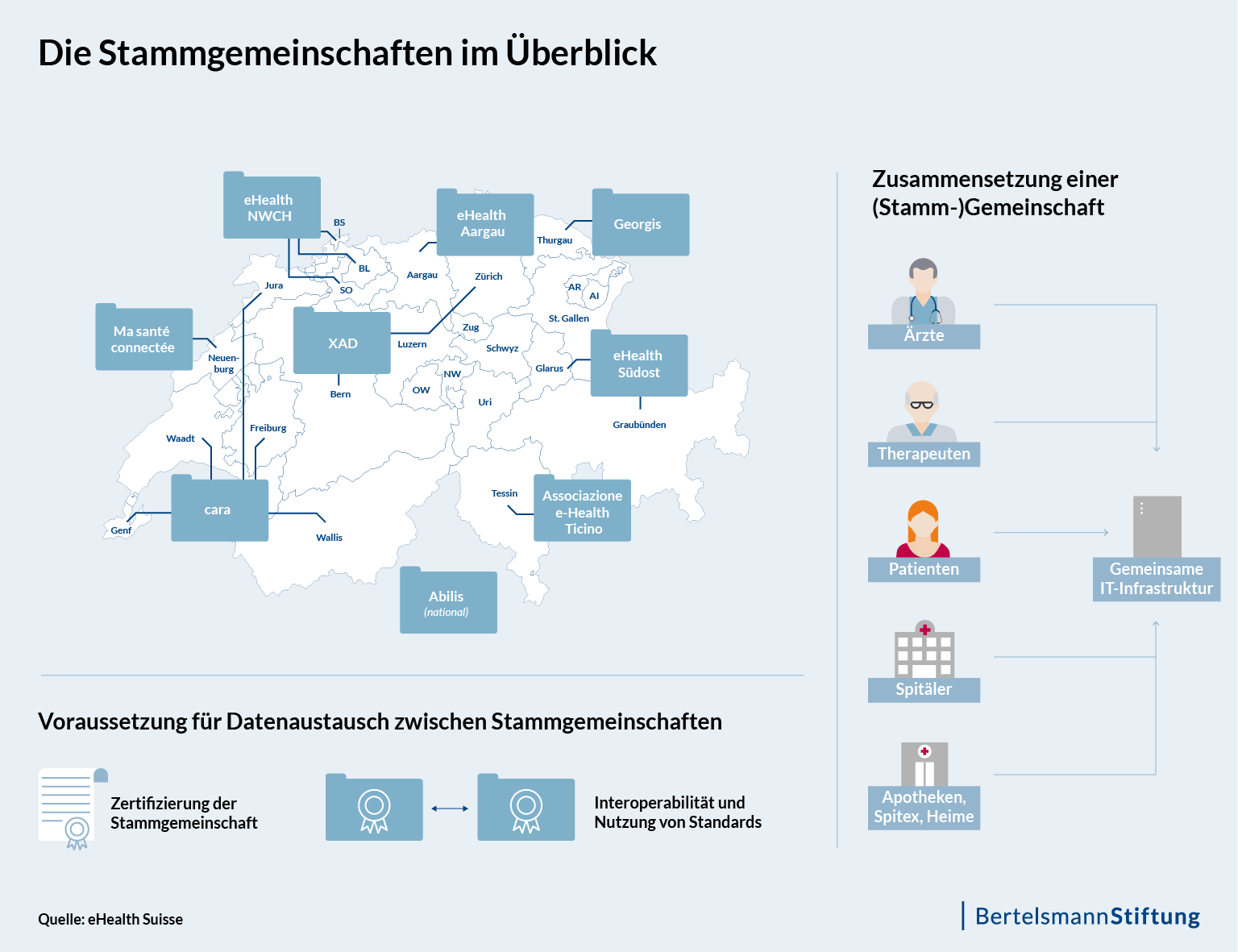
Als Koordinationsorgan zwischen Bund und Kantonen steht die eHealth Suisse, deren Auftraggeber das BAG ist und die an der Erarbeitung der zweiten Version der nationalen E-Health-Strategie [PDF] beteiligt war. Zwar kann die eHealth Suisse nicht regulatorisch bei den Umsetzungsprozessen eingreifen. Gleichwohl ist die Koordinationsstelle für die Gemeinschaften wesentlich, da am Ende der EPD-Umsetzung ein einheitlicher Auftritt nach Außen stehen soll. Auch wenn die einzelnen EPDs hinsichtlich ihrer Ausgestaltung unterschiedlich sein können, soll die Bevölkerung schließlich das EPD als System aus einem Guss ansehen und so leichter verstehen können.
Auch dafür dient die Zertifizierung durch den Bund: Zertifizierte Gemeinschaften erhalten ein EPD-Logo als Gütesiegel. Dieses soll den Bürgern signalisieren, dass es sich um ein vertrauenswürdiges EPD-Portal handelt. Bis Mitte Oktober 2017 waren beim BAG zehn Gesuche für Finanzhilfen zum Aufbau von (Stamm-)gemeinschaften eingegangen (siehe Abbildung 2). Im zweiten Halbjahr 2019 sollen diese dann auch zertifiziert sein. 30 Millionen Schweizer Franken gibt der Bund als Anschubfinanzierung [PDF] für die Stammgemeinschaften aus.
Interoperabilität in einem fragmentierten System von enormer Komplexität
Insgesamt sind die Anforderungen an dieses fragmentierte System enorm und die Arbeitsschritte zur Umsetzung der technischen Infrastruktur genau definiert. Auch bei den Vorgaben zum Thema Sicherheit und Datenschutz sind noch Anpassungen notwendig, um einerseits Sicherheit garantieren, andererseits aber eine Digitalisierung auch ermöglichen zu können. Und obwohl das EPD auf internationalen Standards basiere, sei das Zusammenspiel dieser Arbeitsschritte „in der Komplexität weltweit einmalig“, heißt es in einer Mitteilung [PDF] des BAG und eHealth Suisse. Zwar lässt sich diese Behauptung kaum prüfen. Unstrittig aber ist: Das System ist kompliziert.
Eine zweite große Hürde, die es für die Umsetzung der EPD noch zu nehmen gilt, ist die Interoperabilität. Nur wenn es gelingt, diese zu ermöglichen und offene Schnittstellen zu schaffen, wird das EPD-Experten zufolge auch einen echten messbaren Mehrwert erzielen und letztendlich Kosten im Gesundheitswesen senken.
Zwar beziffert das Beraterunternehmen KPMG in einer Studie das Sparpotential durch das EPD auf mindestens 300 Millionen Franken pro Jahr – allein durch ein geringeres Maß an verschwendeter Zeit. Und auch das Forschungsinstitut empirica kommt zu dem Ergebnis [PDF], dass sich ein sozio-ökonomischer Nettonutzen von jährlich rund 200 Millionen Franken ergibt. Doch dafür ist auch eine Aufbereitung der Daten innerhalb des Dossiers in Form von strukturierten, übersichtlichen, kontextbezogenen, relevanten und hilfreichen Informationen absolut essentiell: „15 Jahre Digitalisierungserfahrung […] haben mich gelehrt, dass elektronische Dokumente nur wenig mehr bringen als eine Papierakte“, sagte Roland Naef, Bereichsleiter Medizinische Applikationen und Services am Universitätsspital Zürich beim Swiss E-Health Forum in Bern Anfang März. Schließlich würde es für einen Klinikarzt mit einem Zeitbudget von fünf bis 15 Minuten pro Patient kaum Sinn ergeben, in ein mehrseitiges EPD zu schauen und die für ihn relevanten Daten herauszupicken, bevor er den Patienten befragt.
Das Problem: Der Aufbau von ausgereiften IT-Infrastrukturen stellt Stammgemeinschaften finanziell vor eine immense Herausforderung, weshalb sie auch auf die Anschubfinanzierungen seitens des Bundes angewiesen sind – und auf IT-Partner. Schließlich gilt es noch, tragfähige Geschäftsmodelle zu entwickeln und die Frage zu beantworten, wer für die Leistung des EPD bezahlen soll.
IT-Infrastruktur für das EPD: lukrativer Markt für Großunternehmen
Dafür wittern Großunternehmen wie die Schweizer Post oder die Swisscom beim Aufbau der IT-Strukturen einen lukrativen Markt. So arbeitet etwa die Swisscom als Technologiepartner mehrerer Stammgemeinschaften derzeit an Lösungen, die den Betrieb des EPD in einigen Kantonen wie Zürich, Bern und Basel ermöglichen sollen.
Inwieweit sich der Schulterschluss mit der Industrie für das nationale Ziel als förderlich erweist, ist derzeit noch unklar. Experten wie Naef warnen davor, dass Anbieter von EPD-Plattformen eigene Ökosysteme entwickeln und so neue Monopole schaffen. In der Tat sind beispielsweise die EPD-Dienste der Swisscom bisher nicht kompatibel mit den Lösungen der Post. Das aber torpediert das Ziel der Interoperabilität. Nicht zuletzt deshalb sind seitens des Bunds Standards und zentrale Schnittstellen gefragt. Inzwischen hat die Post ihre eigenen E-Health-Entwicklungen an Siemens Healthineers abgetreten.
Doch unabhängig davon, ob die Kantone Aufbau und Betrieb einer Stammgemeinschaft mit Staatsgeldern finanzieren wollen oder Geschäftsmodelle dafür suchen: der Erfolg hängt maßgeblich von den Aktivitäten der Kantone ab. Um die Einführung des EPD entschlossen voranzutreiben, werden sie deshalb von der Schweizerischen Konferenz der kantonalen Gesundheitsdirektoren (GDK) unterstützt. Diese agiert als Interessenvertretung der Kantone in der Gesundheitspolitik, indem sie deren Meinung gegenüber der Bundesregierung und dem Nationalrat stärkt und die Zusammenarbeit zwischen den 26 Kantonen fördert.
Trotz der Komplexität, die die Schweiz für ein flächendeckendes Angebot des EPD noch überwinden muss: Quintessenz des hürdenreichen Prozesses könnte ein Produkt von typisch Schweizer Qualität sein – mit dem Patienten als Eigentümer seiner Gesundheitsdaten, einer sicheren Informationsquelle für das gesammelte Wissen seiner Krankengeschichte und einem dezentralen und föderativen sowie stabilem System. Und obwohl noch viele Unklarheiten zu beseitigen sind, hält das BAG am Einführungstermin für Spitäler im Frühjahr 2020 fest. Stichtag ist der 15. April. Die Zeit läuft.
Hinweis: Dieser Beitrag ist in Zusammenarbeit mit Dr. Cinthia Briseño entstanden. Frau Briseño unterstützt die Vorort-Recherchen zur Studie #SmartHealthSystems mit journalistischen Blog-Beiträgen zu den verschiedenen Ländern.
Die Studie führt die empirica – Gesellschaft für Kommunikations- und Technologieforschung im Auftrag der Bertelsmann Stiftung durch.
Verfolgen Sie die Eindrücke unserer Länderreisen zur Studie bis Ende 2018
Die vollständigen Ergebnisse unserer internationalen Vergleichsstudie stellen wir im November 2018 vor. Bis dahin veröffentlichen wir nach und nach interessante Erkenntnisse und gute Beispiele aus den untersuchten Ländern hier bei uns im Blog.
Wenn Sie diese Einzelauswertungen der Studie und die Veröffentlichung nicht verpassen wollen, empfehlen wir die Anmeldung zu unserem E-Mail-Newsletter:


